循環器内科を受診される方へ
循環器内科は、心臓の病気と血管(動脈、静脈)の病気を扱う専門科です。
患者さまの動悸や息切れなどの胸部病状の原因は、動脈硬化による血管の狭窄で生じる狭心症・心筋梗塞や、日常生活のストレスや更年期障害などが知らずうちに自律神経のアンバランスを生じる不安素因が表れるものまでさまざまで幅広くあります。
問診や診察をすれば概ね診断がつくことが多い科ですが、心電図や胸部レントゲン検査、心エコー検査を行うことで、より詳しく正確な診断を確定することができます。
患者さまには、病状をわかり易くご説明いたします。さらには、十分ご納得して頂いた上で治療を進めていくように取り組んでいますし、ときに緊急を要する場合は責任もって推奨する提携病院へのご紹介を致します。
次のような症状がおありの場合には、お早めにご来院下さい。
- ● 動悸、息切れ、胸の痛み、胸の圧迫感
- ● 呼吸困難、チアノ─ゼ、背部痛
- ● めまい(非回転性、失神性めまい)、立ちくらみ、むくみ
- ● 失神、意識消失発作
- ● 咳や息切れ、動悸など胸部症状が続く
- ● 急に足が張れてきた
- など
循環器系疾患とは
循環器系の疾患は、狭心症や心筋梗塞、心臓弁膜症、不整脈、心筋症、心筋炎、うっ血性心不全、閉塞性動脈硬化症、大動脈瘤、頸動脈硬化症など様々ですが、とくに狭心症、心筋梗塞、大動脈瘤や動脈硬化症は、加齢とともに、糖尿病、高血圧、高コレステロール血症、肥満、高尿酸血症、腎機能障害などの生活習慣病が複雑に絡み合って発症することが多く、早め早めの対策が肝腎です。
定期健康診断などで異常が指摘された際、自覚症状もないし病院にかかるのは面倒と思わず、将来このような循環器疾患を発症させないため、健康維持のためには食生活の改善が何より大切です。ただ薬を内服することが治療ではありません。日々の食生活や行動パターンなどライフスタイルの改善を図ることが重要です。ご承知のように、喫煙、高カロリー食や過剰な塩分摂取、運動不足、飲酒、肥満など一つひとつの改善が、健康維持には欠かせません。思い立った時がライフスタイルの切り替え時です。
循環器系の病気は心臓や血管のトラブルによるもので多くが命に係わる危険性が高く、迅速に的確に診断を下し治療の必要性を判断することが重要です。 とくに急性心筋梗塞や脳梗塞、大動脈解離は緊急入院して対処する必要がある病気で、胸が痛い、背中が痛い、手がしびれる、呂律が回らない、息が苦しく動悸がする、油汗がでるなどの自覚症状は「生命に危険なサイン」ですぐに精査する必要があります。
日頃から運動不足、ストレスがあり、肥満で喫煙習慣などの生活習慣がある方は循環器疾患に罹患しやすく、糖尿病、高血圧、高脂血症などが重なり合って動脈硬化が進行してこれらの疾患を発症させることがわかっています。
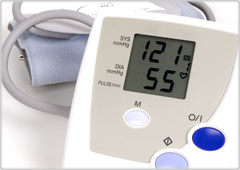
動脈硬化は、血液中のコレステロールや中性脂肪、糖代謝物などが血管壁の内側に沈着して、経年的に塊状のプラーク病変(矢印)を形成することです。動脈硬化した血管は、前兆なくある日突然詰まることがあります。プラークがある日突然破れることがあり、血栓という血小板の塊が破れた部位に出来て血管の栓となり、急激に血流を遮断します。急性心筋梗塞や脳梗塞がその代表的な疾患で、脳血管が詰まれば脳梗塞、心臓の血管が詰まれば心筋梗塞となります。急に手足が麻痺してしゃべれなくなり、胸が痛く息苦しくなる致死性の疾患です。血管内の血流が突然途絶えるため、その先に血液中の酸素や栄養が行きわたらず臓器細胞は壊死してしまいます。一度失った機能は回復しません。それ故、いかに未然に梗塞を防ぐかが重要で、おもに生活習慣や食習慣の是正が大切なカギとなります。
日本人の死因の第1位はがんですが、2位と3位はこのような動脈硬化による心疾患、脳血管疾患が占めています。心・脳血管疾患の両方を合わせると、第1位のがんと同等の頻度になります。動脈硬化が人の命を左右する、大変重要な病気であることがわかります。
動脈硬化について
身体のすみずみまで栄養を行き届かせている動脈。動脈をはじめとする血管は、弾力性に富んでいますが、年をとるとともに血管にも老化現象が起こります。弾力性が失われて硬くなったり、内部に様々な物質が沈着して血管の通り道が狭くなり、流れが滞るような状態を「動脈硬化」と言います。
動脈硬化が進行すると身体にさまざまな症状が現れるものを「虚血」や「梗塞」といいます。
脳に生じれば「脳梗塞」、心臓に生じれば「心筋梗塞」で、足の血管に動脈硬化が生じれば「下肢虚血(閉塞性動脈硬化症)」と呼びます。
いずれも、血管が閉塞する前に診断・治療することが重要です。
当院では、心臓エコー検査のほか、頸部や大動脈、下肢動脈などの動脈硬化の有無精査を行っております。
狭心症・心筋梗塞について

心臓を栄養する血管(冠動脈)の動脈硬化が進行すると、狭心症や心筋梗塞、突然死を生じ死に至る危険性が増します。
また、動脈硬化病変がなくても、心臓を栄養する血管が「けいれん」を生じて血管が閉塞する特殊なタイプの心臓病(下図)もあります。
冠攣縮性狭心症と呼ばれますが、深夜や早朝の時間帯に突然胸苦しくなり目覚めることから「異型狭心症」とも云われます。
このタイプの狭心症は内服薬で治療しやすく、とくにカルシウム拮抗薬が著効します。
狭心症は、階段を上ったり、横断歩道を小走りしたり、坂道を歩いていると一時的な胸の痛みや圧迫感生じることが多く、病状がさらに進行して急性心筋梗塞を起こすと持続的に胸痛や息が吸えなくなり、胸苦しくあぶら汗をかき、最悪の場合は心停止や突然死を招くことがあります。
狭心症・心筋梗塞を予防するには、動脈硬化の原因となる糖尿病、高コレステロール血症や高血圧、肥満などにならないようにすることです。 特に糖尿病は動脈硬化を引き起こす最もリスクの高い因子で非糖尿病の約3倍リスクが高く、空腹時血糖値が110~125mg/dlの糖尿病前の境界型でも、正常人に比べ動脈硬化が進行しやすいことが多くの研究でわかっています。
このような心血管病を予防するためには、20~30歳代など若い年代から日常的な過食、運動不足、肥満や喫煙を避けることが大切で、食生活に気をつけ、適度な運動と睡眠を心がけるなど、血管に負担をかけないようにしましょう。
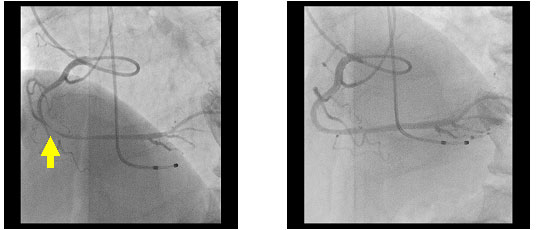
■右図が異型狭心症の冠動脈スパズム発作(矢印) □左図がスパズム消失後の血管造影図
不整脈について
不整脈とは、平常時における心臓の鼓動が一定ではなくなる状態を指します。
成人平常時の脈拍は一分間に60回~80回で一定のリズムで脈拍を打っていますが、心臓が規則正しい収縮を行なわないために脈が速くなったり、遅くなったり、飛んだり、乱れたりする状態を不整脈と呼んでいます。
不整脈には、健康な方にも生じる全く心配のない不整脈から、突然死につながる非常に重篤な不整脈まで多くの種類があります。
動悸や息切れなど自覚症状が辛い場合や命に関わるような不整脈は、迅速で適切な治療が求められます。
突然胸がドキドキする心房細動(心房粗動を含む)や上室性頻拍、ふらつきや失神をおこす心室性頻拍、脈が遅くなる房室ブロックや洞徐脈には適切な治療が欠かせません。安静時心電図やホルター心電図検査で診断し、治療前には必ず心エコーで心機能を精査評価します。
不整脈の治療は薬物療法と外科的治療に分かれます。
薬物療法には不整脈の発生を抑制する抗不整脈薬の内服療法と、心房細動が原因で起こる脳梗塞の予防薬である抗凝固薬による治療が主になります。
治療薬は多種あり不整脈の種類や心機能障害の有無により個々の患者さまに合った適切な薬が選択されます。また、外科治療には房室ブロックや洞徐脈に対する人工ペースメーカ植え込み治療や、頻脈性不整脈を治療するカテーテル式アブレーション治療があります。
ホルター心電図検査と携帯型心電計
当院では、安静時心電図検査に加えて、24時間ホルター心電図検査を行っております。
ホルタ―心電図検査は、不整脈のほか、異型狭心症(夜間、早朝に生じる胸痛発作)
の診断にも有用な検査です。
当院ではホルター心電図検査を随時行い、翌日検査終了時にその場で即時解析して結果判定や治療方法をご説明いたします。

また、24時間ホルター心電図検査では装着している時間的制約があり、せっかく装着したのにいつも悩んでいる不整脈が起きないことがあります。そのような場合には、携帯型のコンパクトな心電計をお渡しし、不整脈を自覚したときに記録をして頂き、後日機械を解析して診断することもできます。
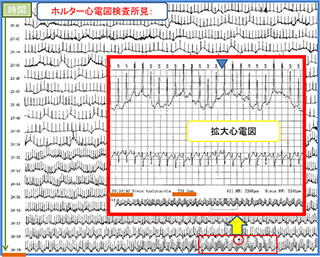
右図は動悸発作を繰り返されると来院された方のホルター心電図検査結果です。
検査施行中に動悸発作を自覚され、その時間帯の心電図を詳細に解析したところ頻拍性不整脈が認められました。診断後、カテーテル治療で動悸発作はなくなりました。
心臓弁膜症について
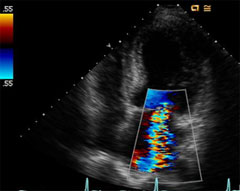
■僧帽弁閉鎖不全症の心エコー図
心臓には全身で使われ心臓に戻ってくる静脈血が流れる右心房と右心室、さらに肺での酸素ガス交換で静脈血が酸素を豊富に含んできれいになった動脈血が流れる左心房と左心室があります。
この4つの部屋の出入口には血液が逆戻りしないように弁がついてそれぞれの弁が交互に開いたり閉じたりすることで心臓から血液が全身に送り出されます。
心臓弁膜症とはこれらの弁が正しく機能しなくなった状態であり、弁が硬く肥厚してしっかり開かなくなった状態を弁狭窄症、またきちっと閉じなくなって血液の逆流が生じた状態を弁閉鎖不全症といいます。
よく健康診断の聴診で指摘される「心雑音」の原因のひとつがこの心臓弁膜症です。
心臓弁膜症はその障害の程度で、軽症、中等症、重症に分類されます。
弁膜症と診断されても、軽症であれば経過観察となり、定期的な診察とエコー検査を受けるだけで、とくに症状がなければ治療の必要はありませんが、弁膜症が進行して心不全などの症状が生じ始めるときなどは、お薬で症状の緩和、進行を抑制させ心臓の負担を軽減させます。また、未治療の虫歯を放置すると、稀ながら障害された弁に虫歯菌の感染巣が合併して重篤な弁破壊を生じることがあるので、日頃の口腔ケアが必要です。
なお、重症化した弁膜症はお薬では治せませんので、外科手術が必要になります。
当院では、聴診、心電図検査、胸部レントゲン検査、心エコー(超音波)検査による弁膜症の精査を行います。
近年は心エコー検査の精度が非常に進歩し、ほとんどの弁膜症を診断し重症度を判定することができます。
心不全の診断と治療、慢性心不全の在宅診療について
心不全とは、心臓の機能の低下、とくに左心室の収縮障害で血液が体内を十分に供給されなくなった状態で、その結果としてからだに様々なうっ血症状や臓器障害が出ます。 一般に心不全は病気の名前だと思われがちですが、心臓のいろいろな病気で心機能が低下した状態の総称を「心不全」、「うっ血性心不全」といいます。
心不全の原因には、心筋梗塞や心臓弁膜症、拡張型心筋症(遺伝)、ウイルス性心筋炎(風邪のウイルスが心筋に炎症をおこす)などがあります。
主な症状は、易疲労管や倦怠感、息切れ、呼吸困難、下肢のむくみなどがあげられ、ちょっとした階段や坂道でも息が上がりはじめ、空気が肺の中にうまく入らないような自覚症状がみられます。このような症状が現われたら、すぐに受診してください。
病状が急激に悪化して緊急入院を要する「肺水腫」になる危険があります。
何よりも、心不全の早期診断・治療が生死の関わる大事にならないために重要です。
心不全の治療にはその原因となる病気を治す根本治療と、心不全を増悪させないための薬物療法や心臓補助療法などがあります。
当院では外来にて心不全の診断と治療を行っておりますが、他の大学病院などに定期通院されている慢性心不全患者さまが感冒などをきっかけに体調悪化が生じた際など、救急外来を受診するほどでもないが、ちょっと診てほしいなどのご心配・ご要望がある場合はスタッフとともに往診にて在宅診療をいたします。
咳や息切れが心臓病が原因に生じていることがあります

長引く咳や痰を単なる「かぜ」と思っていたら、実は心臓の病気が原因になっていることがあります。
当然、咳止めや風邪薬の内服ではそのような症状は改善しません。
また、胸部レントゲン写真や安静時心電図では異常がはっきり見つからないこともあります。心エコー検査やCT、血管造影検査ではじめて診断されることがあります。
咳や息切れが心不全や狭心症、心臓弁膜症など心臓病のサインで、稀ながらも心臓腫瘍や心サルコイドーシスが隠れていることもあります。
もし薬を飲んでも治らない咳や息切れ、動悸など胸部症状が続くようなら、ぜひ当院をお尋ねください。単なる感冒なのか、肺炎、咳喘息や結核、アレルギー性気管支炎などの呼吸器系疾患か、それとも心臓疾患なのか適切に診断し最適な治療方針を立てます。
心不全の診断と治療、慢性心不全の在宅診療について
外傷歴もなく急に足のふくらはぎが腫れてきたら、深部静脈血栓症の疑いがあります。
座り仕事や、飛行機での移動や観劇などで足を長時間動かさないでいると足の静脈に血栓が出来て静脈炎を生じることがあります。
また、その血栓が遊離して肺の血管へ流れて肺動脈血栓塞栓症を合併して命取りになることがあります。
また、婦人科の治療で低用量女性ホルモンを内服していると同様に下肢静脈血栓症を生じる危険性があります。
そのような場合に単なる腫れと放置せず下肢静脈エコー検査やCT検査で血栓の有無を検査して血栓溶解療法の適応や入院の必要性を迅速に検討することが必要です。
当院では、下肢静脈エコー検査を随時実施しておりますのでお気軽にご相談ください。
大動脈瘤と大動脈解離

心臓から全身に血液を送り出すための通路の役割で、体幹(からだ)の中心に太い血管・大動脈があります。大動脈には胸部大動脈と腹部大動脈があり、高血圧や動脈硬化が進むと拡大することがあります。正常の血管径が約3㎝ですが、4㎝以上に拡大すると将来動脈瘤になる危険性があります。大動脈瘤(こぶ)は破裂する危険性が大となるので、十分な注意・対策が必須で、高血圧や高コレステロール血症、糖尿病など動脈硬化の危険因子や、喫煙・肥満などがあれば、しっかり治療することです。
もし「大動脈が拡大しているとか、動脈瘤がある」と云われたら、現状の血管拡大サイズをしっかりとご理解ください。大動脈径が4,5~5.0㎝に拡大している場合は、年1回程度のCTまたはエコー検査フォローが必要で、経過フォロー中に血管径が拡大するか確認する必要があります。また、5.0㎝以上に拡大している場合は大動脈瘤と診断、手術のタイミングを検討します。
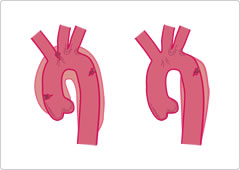
なお大動脈解離は大動脈瘤と似て非なるものです。大動脈瘤が解離することもありますが、多くは瘤形成の過程を経ることなくある日突然血管壁が裂けてしまう疾患で日常予知が難しい疾患(右図参照)です。造影CT検査で診断することができます。